Qu’est ce que c’est la télémédecine ?
La télémédecine est une pratique médicale effectuée par un médecin à distance en utilisant les technologies de communication actuelles (liaison vidéo via Internet). Tout médecin, quelle que soit sa spécialité, peut désormais proposer à ses patients de réaliser une consultation à distance.
Depuis septembre 2018, l’Assurance Maladie rembourse les actes de la téléconsultation (mêmes tarifs qu’une consultation en face à face soit entre 23 € et 58,50 € selon la spécialité et le secteur d’exercice du médecin).
Dans un objectif de prise en charge de qualité, il est nécessaire que le médecin télé consultant connaisse le patient, ce qui implique que le patient ait eu au moins une consultation physique avec ce médecin (cabinet, domicile patient ou établissement de santé) au cours des 12 derniers mois précédant la téléconsultation.
[Actu Covid-19 – Décret du 9 mars 2020 valable jusqu’au 30 avril 2020] – Cette dernière condition est temporaire levée. En effet, face à l’épidémie de Covid-19 sur le territoire et dans le but de désengorger les hôpitaux, le ministre de la Santé Olivier Véran a annoncé un assouplissement des conditions pour avoir recours aux téléconsultations. Il est désormais possible de demander une téléconsultation avec un médecin qui n’est pas le médecin traitant et/ou sans avoir programmé une consultation physique avec lui dans les 12 mois précédents. A compter du 21 mars 2020, la téléconsultation est prise en charge à 100% pendant toute la durée de l’épidémie.
Comment se déroule une téléconsultation ?
Une téléconsultation se déroule comme une consultation en présentiel, en partant d’une demande de rendez-vous.
- En amont de la consultation, le médecin envoie un lien Internet à son patient, l’invitant à se connecter à l’heure prévue du rendez-vous à un site Internet ou une application sécurisée(e), depuis un ordinateur équipé d’une webcam et relié à Internet.
- A l’issue de la téléconsultation, le médecin peut établir, si nécessaire, une prescription (médicaments, examens complémentaires), qui sera transmise au patient sous format papier (voie postale), ou sous format électronique (via une messagerie sécurisée). Les soins prescrits à la suite de la téléconsultation sont pris en charge dans les conditions habituelles.
- A la fin de la téléconsultation, le médecin téléconsultant rédige un compte rendu archivé dans le Dossier Médical Partagé (DMP). Cette étape permet d’assurer un meilleur suivi du patient et de faciliter la prise en charge coordonnée de celui-ci entre professionnels de santé.
Point important : le médecin doit demander et recueillir le consentement préalable du patient avant de réaliser la téléconsultation.
Pour aller plus loin : Site AMELI
C’est quoi un carnet digital de surveillance ?
Digital & connecté !
Côté diabète, le carnet digital glycémique est l’outil de suivi quotidien pour la personne diabétique. On y trouve les glycémies, les doses d’insuline, les événements de la journée (repas, exercices physiques, maladies et prise de médicaments éventuelles, émotions, … ). Bref, tous les remarques et commentaires qui aident à une meilleure interprétation des glycémies. L’objectif étant d’apprendre et de comprendre de chaque expérience pour un meilleure équilibre glycémique, tout en vivant ses projets de vie.
Ce carnet digital peut être partageable avec son diabétologue et l’équipe soignante.
>> DIABNEXT répond à ce besoin quotidien en proposant
- Aux patients une gamme de produits connectés
- Aux professionnels de santé, une plateforme de coordination sécurisée
Le bonheur n’est pas une destination. C’est un Chemin de Vie »
L’éducation thérapeutique du patient (ETP), c’est quoi ?
L’Education Thérapeutique du Patient (ETP) aide la personne vivant avec une maladie chronique (telle que le diabète) et sa famille à acquérir les compétences nécessaires pour gérer au mieux la maladie, et ainsi être le plus autonome au quotidien. Ces connaissances peuvent être pratiques (gestes techniques : injection d’insuline) et théoriques (apprendre à interpréter la glycémie pour adapter les doses en insuline, par exemple).
Basée sur une approche pluridisciplinaire avec l’intervention de plusieurs professionnels de santé (infirmières, diététiciennes, psychologues, …) elle est complémentaire au suivi avec le diabétologue. En France, l’ETP est inscrit dans le parcours de soin du patient (loi HPST – hôpital, patients, santé & territoires). Les études menées à ce sujet démontrent que les traitements contre la dysfonction érectile sont véritablement efficaces. Ils permettent à environ 80 % des patients de retrouver une fonction érectile suffisante pour l’accomplissement d’un rapport sexuel complet. Le médicament échoue chez les patients avec des dysfonctions graves (accidents, chirurgie, etc).
En pratique, l’ETP : comment ça marche ?
L’ETP est un programme éducatif personnalisé comprenant à la fois des séances individuelles avec un professionnel de santé et des séances collectives.
Dans un premier temps, un diagnostic éducatif est fait : les besoins et envies, les craintes, le quotidien du patient sont identifiés. Cet échange permet de mieux comprendre le patient. Les séances collectives sont quant à elles des moments d’échanges et de partages de retours d’expériences avec ses pairs.
Des bénéfices multiples
- D’ une part, pour la personne vivant avec une maladie chronique : ce parcours de soin l’aide à mieux se connaître, à mieux comprendre sa maladie et sa gestion, à acquérir de la confiance en Soi, pour être l’acteur de sa Vie.
- D’autre part, les professionnels de santé apprennent des savoirs des patients, savoirs construits sur leurs expériences personnelles de vie avec la maladie. Ils peuvent ainsi les intégrer dans leur organisation de soin.
Des projets d’ETP dès le plus jeune âge …
Comment accompagner au mieux les enfants & adolescents ? Les outils numériques, telles que les applications, sont des aides précieuses : ludiques et pédagogiques, elles facilitent l’apprentissage de l’autonomie dans la gestion du diabète. Un exemple au Service diabétologie pédiatrique de l’Hôpital Femme Mère Enfant (HFME)
La sédentarité est un facteur aggravant dans de nombreuses maladies, certaines d’entres-elles pourraient être prévenues par une activité physique régulière. Dans le cas du diabète, elle joue un rôle crucial dans le traitement et ne doit pas être négligée, au même titre que la bonne observance des médicaments et une alimentation équilibrée. Des études attestent de ses nombreux bienfaits, notamment dans le maintien de l’équilibre glycémique. L’activité physique doit être adaptée à chacun et quelques précautions doivent être prises pour éviter les hypoglycémies.
Quelques repères pour vous situer
Afin de vous aider à vous situer, voici quelques indicateurs :
L’activité physique : tous les mouvements qui sollicitent les muscles du corps, entraînant leur contraction et favorisant les dépenses en énergie, au-dessus du métabolisme de repos.
Elle prend donc diverses formes dans votre vie quotidienne : marcher, jardiner, faire le ménage, monter les escaliers, ainsi que les activités de loisirs ou sportives.
Vous la pratiquez peut être sans savoir.
Les recommandations mondiales de l’OMS[1] sont d’au moins 150 minutes d’activité physique par semaine.
Sédentarité : une personne est sédentaire lorsque son activité physique quotidienne est faible, voir nulle. Sa dépense énergétique est proche de zéro. Ainsi, le temps passé assis ou allongé (repas, assis à un bureau, temps passé devant un écran, sieste…) pendant la journée, entre le lever et le coucher doit être inférieur à 8 h/jour.
Sport : il s’agit d’une forme d’activité physique visant
l’expression ou l’amélioration de la condition physique et psychique, le
développement des relations sociales ou l’obtention de résultats en compétition
de tous niveaux.

L’activité physique et diabète
Il est regrettable qu’un
français sur deux ne sache pas que l’activité physique prévient et traite
de nombreuses maladies chroniques, telles que le diabète. Ainsi, des études
démontrent que l’activité physique est un paramètre essentiel dans la gestion
du diabète :
Patients pré-diabétiques : l’activité physique retarde l’apparition
de la maladie. Elle réduit d’environ 50%
les risques de devenir diabétique de type 2 dans les 3 ans.
Patients diabétiques : l’activité physique participe au traitement
du diabète car elle contribue à faire baisser la glycémie et permet
ainsi de mieux la contrôler. Avec un diabète, le sucre (glucose) apporté par
les aliments reste dans le sang au lieu de pénétrer dans les cellules pour y
être transformé en énergie ou stocké. Comme l’activité physique nécessite de
l’énergie, les cellules vont davantage utiliser le sucre qui circule dans le
sang. Ainsi, toute activité agit favorablement sur les résultats de
l’hémoglobine glyquée.
150 minutes d’activité physique minimum par semaine, associée à une alimentation équilibrée fait baisser l’hémoglobine glyquée d’environ 0,7 % et diminue les risques de complications associées (rétinopathie, néphropathie, accident cardiaque et accident vasculaire cérébral).
En outre, elle participe à l’atteinte des objectifs fixés avec votre médecin. Et, elle favorise l’équilibre de la tension artérielle2 et le cholestérol, contribuant ainsi à réduire le risque de complications du diabète3.

Quelles sont les bénéfices de l’activité physique pour les personnes diabétiques ?
Il est essentiel d’avoir en tête que chez la plupart des gens, la sédentarité a des conséquences beaucoup plus néfastes sur la santé que l’activité physique.
L’activité physique apporte de nombreux bénéfices qu’il ne faut pas négliger :
- un meilleur contrôle du poids ;
- une diminution des risques d’ostéoporose et d’arthrite ;
- une diminution des risques de maladies cardiovasculaires (diminution de la tension artérielle à court et à moyen terme, des niveaux de cholestérol et de triglycérides dans le sang) ;
- une réduction du stress et une augmentation de l’estime de soi ;
- une augmentation du niveau d’énergie, une meilleure forme physique et une sensation de bien-être ;
- améliore les capacités des muscles, y compris le muscle cardiaque, et la solidité osseuse.
Quelles sont les recommandations ?
Une pratique physique régulière apporte davantage de bénéfices qu’un effort intense ou de longue durée, effectué moins souvent. L’idéal serait de pratiquer une activité physique tous les jours.
Pour une personne diabétique, l’activité physique est également recommandée à tout âge. Il est préférable de répartir la dépense physique sur toute la semaine en variant le type d’efforts (endurance et renforcement musculaire), la fréquence, la durée et la nature de l’activité pratiquée.
- l’OMS4 recommande de pratiquer au moins 150 minutes d’activité d’intensité modérée par semaine ou 30 minutes de marche rapide par jour. Vous pouvez répartir cette activité sur la journée sur des plages de 10 minutes minimum.
- Idéalement pratiqué une activité sportive quelque soit l’intensité, tous les jours. La régularité est importante.
- Il est recommandé d’en parler avec votre médecin traitant ou votre diabétologue afin d’effectuer les tests d’aptitudes nécessaires à une pratique sécurisée.
Quelles sont les règles de sécurité ?
Pour les personnes diabétiques, il est nécessaire de respecter quelques règles simples. Elles vous seront présentées par votre médecin.
A titre d’exemple :
- Vérifier sa glycémie avant, pendant et après l’effort
- Avoir du sucre sur soi en permanence
- Adapter son alimentation et ses doses d’insuline en fonction de l’intensité de l’activité
Et comme tout sportif, il est nécessaire de bien s’échauffer, de boire pendant et après l’effort, de s’étirer…
Quelles sont les astuces pour pratiquer régulièrement la marche ?
Les recherches montrent que marcher avec d’autres personnes augmente les bienfaits pour la santé. De plus, le soutien d’un groupe vous responsabilisera et vous aidera à atteindre vos objectifs.
Alors, invitez un ami ou joignez-vous à un groupe de marche près de chez vous pour discuter et faire de l’exercice en même temps !
Par ailleurs, de mauvaises chaussures peuvent diminuer la stabilité et causer de l’inconfort. Vous pouvez trouver des baskets à prix raisonnable qui fournissent le soutien, l’amorti, et l’ajustement approprié.
N’hésitez pas à augmenter la durée et/ou l’intensité de votre activité au fur et à mesure. Au-delà d’une durée de 30 minutes, les cellules utilisent alors les réserves en graisses stockées par l’organisme, ce qui aide à maîtriser votre poids.
Toutefois, si vous n’arrivez pas à augmenter la durée ou l’intensité de votre activité, cela ne doit pas vous décourager : l’activité physique est aussi fonction des possibilités de chacun. L’important est de bouger le plus souvent possible. Les activités de groupe sont un excellent moyen pour partager votre expérience et vous inciter à reprendre et poursuivre une activité sur le long terme.
Quelle est la posture à adopter ?
Étape 1. Relâchez doucement vos épaules vers le bas
CONSEIL : Haussez les épaules vers le haut et vers l’arrière, puis laissez-les retomber vers le bas.
Étape 2. Soulevez votre poitrine
Étape 3. Regardez droit devant vous et évitez de regarder vers le bas.
Étape 4. Laissez votre tête « flotter »
CONSEIL : Imaginez qu’il y a un ballon attaché au sommet de votre tête qui la rehausse légèrement vers le haut.
Étape 5. Gonfler votre poitrine
CONSEIL : Faites comme si quelqu’un était sur le point de vous frapper à l’estomac. Contracter votre cage thoracique.
Un zoom sur les types de marche
La marche quotidienne
Il s’agit d’inscrire à son quotidien une marche efficace aux effets bénéfiques sur votre corps. Ainsi, il est recommandé de faire 10 000 pas par jour.
Pour y parvenir, vous devrez peut être changer vos habitudes : prendre l’escalier plutôt que l’ascenseur, emmener les enfants à pieds à l’école, promener votre chien plus longtemps, descendre une station plus tôt ou se garer plus loin quand on va au bureau. Le plus important est de faire de cette activité, une habitude. Vous n’avez pas besoin d’acheter un abonnement à un club de sport. La marche est un moyen facile et gratuit d’augmenter votre énergie, d’améliorer votre santé et de combattre le diabète.
La marche sportive
Il s’agit d’une marche à un rythme plus soutenu, soit entre 7 et 9,5 km à l’heure en moyenne pendant au moins 30 à 45 minutes par jour ou 3 à 4 fois par semaine en fonction du temps dont vous disposez.
La marche nordique
Enfin, la marche nordique est une ultime version plus intensive de la marche sportive. Elle vient renforcer toutes les chaines musculaires et articulaires du corps grâce à l’utilisation de bâtons. Autre avantage, vous dépensez en moyenne deux fois plus de calories que la marche normale. En outre, elle est généralement pratiquée sur des chemins plus escarpés (montagne, forêt) ce qui renforce la difficulté.
La marche nordique est enseignée et pratiquée dans le cadre de la Fédération française d’athlétisme. 5
Références :
Unité de médecine de jour métabolique de l’Hôtel-Dieu du CHUM. (2013) Connaître son diabète pour mieux vivre. Montréal : Les Éditions Rogers limitée.
Sigal R, Armstrong M, Bacon S et al. Diabetes Canada 2018 Clinical Practice Guidelines for the Prevention and Management of Diabetes in Canada: Physical Activity and Diabetes. Can J Diabetes 2018; 42 (Suppl 1): S54-S63.
Wherrett D, Ho J, Huot C et al. Diabetes Canada 2018 Clinical Practice Guidelines for the Prevention and Management of Diabetes in Canada: Type 1 Diabetes in Children and Adolescents. Can J Diabetes 2018; 42
https://www.ameli.fr/assure/sante/themes/activite-physique-sante
http://www.euro.who.int/__data/assets/pdf_file/0003/129675/Ottawa_Charter_F.pdf
1http://www.who.int/dietphysicalactivity/factsheet_adults/fr/
2https://www.ameli.fr/assure/sante/themes/hypertension-arterielle-hta/definition-facteurs-favorisants
3https://www.ameli.fr/assure/sante/themes/complications-fondamentaux/complications-fondamentaux
4/http://www.who.int/dietphysicalactivity/factsheet_adults/fr/
5https://www.athle.fr/asp.net/main.html/html.aspx?htmlid=3121
#
Voici quelques conseils que vous pourriez décider de suivre pour vous aider au quotidien, car il suffit parfois de modifier de petites choses pour se sentir mieux. Nous sommes tous différents, certaines propositions peuvent donc ne pas vous concerner. N’hésitez pas à prendre conseil auprès de votre professionnel de santé. Il est l’interlocuteur privilégié de votre santé.
Cet article liste donc 7 choses qui pourraient vous être bénéfique si vous êtes diabétique.
#1 Une alimentation équilibrée
Peu importe si vous cherchez à perdre, maintenir ou prendre du poids, vous alimenter est vitale, donc inévitable. Toutefois, le contenu et la quantité de vos assiettes varieront en fonction de vos objectifs. Ceci est d’autant plus vrai pour les personnes atteintes de diabètes. C’est pourquoi, vous devez apporter la plus grande vigilance à ce que vous mangez. Comme vous le savez, vos habitudes alimentaires influencent votre glycémie. Mais, tous les aliments ne se valent pas en glucides et leur action glucidique varie également dans la durée (les sucres lents et les sucres rapides). Il est intéressant d’acquérir certaines notions de nutrition pour vous permettre de faire les bons choix alimentaires tout au long de la journée. Si vous avez des difficultés à gérer votre alimentation, n’hésitez pas à contacter un nutritionniste. C’est un expert et il pourra vous aider à acquérir de bons réflexes.
#2 Être actif
Si vous avez frémi en lisant les mots « être actif », détendez-vous. Être actif ne veut pas dire courir un semi-marathon ou s’inscrire au club de crossfit local, mais plutôt d’inclure une activité physique dans votre quotidien, qui correspondra à vos besoins et vos possibilités. Une balade quotidienne de 30 minutes dans votre voisinage, l’utilisation de votre vélo pour vous rendre à votre travail, un peu de musculation en salle de sport, c’est aussi basique que ça. Il est préférable d’en faire quelques minutes par jour que plusieurs heures une fois par semaine. L’activité physique a d’autres bénéfices comme la réduction de l’hypertension, du stress, de l’anxiété etc… Elle a donc des effets positifs sur votre santé en générale. Faites le choix d’activités physiques que vous aimez, afin de vous aider à les inscrire dans votre routine et ne pas les vivre comme une corvée.
#3 Contrôler la glycémie
Contrôler votre glycémie régulièrement est essentiel dans la bonne gestion de votre diabète. Connaitre votre glycémie vous permet d’apporter les actions correctives nécessaires et ainsi éviter les hyper et hypo-glycémies. Ce suivi est chronophage et épuisant. Outre la mesure, il est nécessaire que vous consigniez la donnée dans votre carnet d’auto-surveillance ce qui alourdit encore la tâche. C’est pourquoi DIABNEXT a développé sa solution pour alléger cette routine. L’application DIABNEXT enregistre automatiquement les données mesurées par votre glucomètre et votre stylo à insuline (si vous devez vous piquer). Toutes vos données sont automatiquement enregistrées dans une seule et même application mobile, sans solliciter le moindre effort de votre part. Ce carnet d’auto-surveillance est le seul lien entre vous et vos professionnels de santé. Ils peuvent ainsi suivre vos données, identifier des problèmes, vous apporter des conseils ou modifier votre traitement si cela est nécessaire.
#4 Suivre son traitement
Le traitement et le suivi sont indispensables pour équilibrer votre diabète, mais ils peuvent s’avérer épuisants et chronophages. Vos professionnels de santé sont là pour vous aider, n’hésitez pas à leur faire part de vos difficultés. Le diabète est un lourd fardeau dont vous ne pourrez malheureusement pas vous débarrasser. La première difficulté est d’accepter cette situation et d’intégrer le traitement et le suivi dans votre quotidien. Vos professionnels de santé sont conscients des difficultés et chercheront avec vous des solutions et des conseils pour vous aider dans la gestion de votre diabète. Je prends du Levitra depuis maintenant 7 ans, ça fonctionne vraiment très bien, surtout quand on prend la pilule l’estomac vide. Par contre, j’ai un effet secondaire, le nez bouché. Mais ce n’est vraiment pas grand-chose vu que ça me permet d’avoir à nouveau une vie sexuelle. C’est ma 3ème commande sur http://www.culture-action.org/levitra/, site fiable.
N’arrêtez jamais votre traitement sans en discuter au préalable avec votre médecin, car cela pourrait avoir des conséquences très graves.
#5 Anticiper les situations à risque
Il y a toujours des imprévus auxquels vous devez faire face sans que vous y soyez préparé, tout le monde connaît ces situations. Nous ne sommes jamais complètement prêts à gérer ces aléas de la vie. Mais, vous pouvez en revanche anticiper des situations par rapport à votre maladie ou votre traitement pour vous y préparer : vous perdez un bagage avec vos insulines lors d’un voyage, vous êtes en hypoglycémie au milieu d’une randonnée en forêt, votre stylo à insuline est vide alors que vous êtes au restaurant, vous avez une réunion importante et vous craignez d’être en hypoglycémie… Avoir une stratégie en prévision de ces moments peut vous aider à vous en sortir plus rapidement et mieux. En vous préparant mentalement à faire face à ces moments de crise, vous serez bien plus serein et à même d’y faire face.
#6 Réduire les risques
Les conséquences d’un diabète mal équilibré peuvent être dramatiques : maladies cardiaques, AVC, rétinopathie, amputation, perte d’un rein… C’est pourquoi, vos professionnels de santé insistent sur l’importance de vous suivre régulièrement pour rester autant que possible dans les objectifs de glycémie fixés avec eux. Bien entendu, vous rencontrez ponctuellement des difficultés à atteindre ces objectifs et c’est normal. Vous n’avez pas à culpabiliser. L’important est que vous soyez vigilant pour que ces épisodes ne s’inscrivent pas dans la durée.
#7 Avoir une stratégie pour surmonter et faire face
La gestion de votre diabète est source de stress et parfois vous vous sentez submergé. Il est essentiel de ne pas ignorer votre mal-être, de le prendre en compte et de vous accorder du temps pour vous. Gérer votre diabète au quotidien, vous demande beaucoup d’énergie, il ne faut pas minimiser son impact sur votre bien-être. Votre entourage est souvent un soutien important. N’hésitez pas à partager vos difficultés avec vos proches, parfois le seul fait d’en parler vous soulagera.
Continuez à faire les choses que vous aimez, celles qui vous épanouissent et vous aident à vous sentir bien. Les professionnels de santé sont là pour vous aider à adapter votre traitement à vos passions, votre travail et toutes ces choses auxquelles vous aspirez.
Image Source:
Rush, I. R. (2017). How You Can Reverse Type 2 Diabetes, According to Experts. tiré de https://parade.com/610760/ilenerush/how-you-can-reverse-diabetes-according-to-experts/
Source:
American Association of Diabetes Educators. (2019). AADE7 Self-Care Behaviors. tiré de https://www.diabeteseducator.org/living-with-diabetes/aade7-self-care-behaviors
Quelles sont les personnes touchées par ces diabètes?
Le diabète de type 1 peut survenir à tout moment, mais les symptômes apparaissent principalement chez les enfants. Le diabète de type 2 n’est le plus souvent diagnostiqué que bien plus tard : après 40 ans dans 80% des cas.
Cette différence est avant tout due à l’origine clinique de ces diabètes:
- Le diabète de type 1 est une maladie auto immune, ce qui signifie que le corps attaque les cellules bêta des îlots de Langerhans, dans le pancréas, qui sont responsable de la production d’insuline. La glycémie d’une personne diabétique de type 1 n’est donc pas régulée par son corps.
- Le diabète de type 2 est caractérisé par le développement d’une résistance à l’insuline. Si la glycémie n’est pas bien contrôlée, c’est parce que les cellules bêta du pancréas, pour pallier cette résistance, augmentent leur production d’insuline et finissent par « s’épuiser » et ne plus produire d’insuline.
Ainsi, si l’origine de ces deux diabètes sont différentes, les conséquences sont similaires, et de ce fait les traitements aussi.
Peut-on être prévenir ces diabètes?
Aujourd’hui, il n’existe aucun vaccin contre le diabète. Des recherches scientifiques pour tenter de ralentir et empêcher la destruction des cellules bêta du pancréas sont en cours, mais aucun traitement définitif contre le diabète de type 1 n’a encore été mis au point.
Cependant, il existe plusieurs facteurs qui permettent de limiter le risque de survenue d’un diabète de type 2:
- Réduire sa masse corporelle de 5% ou plus pour les personnes en surpoids afin de limiter l’usure prématurée des cellules bêta;
- Manger sainement en limitant sa consommation de matières grasses;
- Faire au moins 30 minutes d’exercice par jour.
Comment diagnostiquer le diabète?
Le diagnostic du diabète s’effectue dans un laboratoire d’analyses médicales. Il existe différents tests, identiques pour les diabètes de type 1 et 2, qui ne peuvent être effectués que sur ordonnance d’un médecin:
- Le test d’hémoglobine glyquée HbA1c : ce test permet de mesurer le taux moyen de glucides dans le sang au cours des trois derniers mois. Un taux supérieur à 6,5% permet en général de diagnostiquer un diabète ;
- Le taux de glycémie à jeun : le taux de glucose dans le sang est mesuré après que le patient n’ait rien mangé pendant au moins 8 heures. En général, une glycémie supérieure à 1,24 g/L indique la présence d’un diabète.
- Le taux de glycémie après surcharge orale de glucose : le taux de glucose dans le sang est mesuré deux heures après avoir bu un liquide sucré spécial. Généralement, un résultat supérieur à 2 g/L indique la présence d’un diabète.
Comment soigner ces diabètes?
S’il n’y a pas encore de remède définitif permettant de relancer la production d’insuline par le corps, il existe plusieurs moyens pour limiter les effets secondaires de la maladie. Ce traitement passe tout d’abord par un contrôle de son taux de glycémie à l’aide d’un capteur de glucose en continu ou d’un glucomètre.
Le taux de sucre dans le sang peut en suite être régulé soit par l’ingestion de sucre et cas d’hypoglycémie, soit par l’injection d’insuline en cas d’hyperglycémie.
Sources:
https://www.federationdesdiabetiques.org/information/diabete/chiffres-france
http://www.diabetes.org/are-you-at-risk/prediabetes/?loc=atrisk-slabnav
Anne Fagot-Campagna, Isabelle Romon, Sandrine Fosse, Candice Roudier, « Prévalence et incidence du diabète, et mortalité liée au diabète en France : Synthèse épidémiologique », Maladies chroniques et traumatismes, InVS, novembre 2010
Qu’est-ce que l’hémoglobine glyquée HbA1c ?
L’hémoglobine glyquée est notée HbA1c, sur les ordonnances ou les résultats de laboratoire :
- « Hb » correspond à hémoglobine,
- « A1c » est le type d’hémoglobine analysé dans le dosage.
La forme glyquée de la molécule d’hémoglobine
Ainsi, la valeur biologique de l’hémoglobine glyquée est la liaison entre l’hémoglobine et le glucose. Ici, le terme « glyquée » vient de glucose.
Ensuite, cette liaison est proportionnelle à la quantité de glucose dans le sang. Ainsi, elle permet de déterminer la concentration de glucose dans le sang. Autrement dit, plus le sang est sucré, plus le globule rouge est sucré. Et par conséquent, l’hémoglobine glyquée est élevée. Enfin, chez une personne non diabétique le glucose se fixe en petite quantité.
Quelle est la durée de vie de l’HbA1c ?
L’HbA1C mesure la présence de glucose sur les trois à quatre derniers mois. Cette durée de quelques mois équivaut à la durée de vie de l’hémoglobine. En effet, les globules rouges contenant l’hémoglobine se renouvellent en permanence. Ils vivent environ 120 jours, puis la rate les détruit1.
Pourquoi suivre le taux d’hémoglobine glyquée lorsque l’on est diabétique ?
Tout d’abord, elle constitue un paramètre de référence dans l’équilibrage du diabète. Telle une boîte noire, HbA1c enregistre toutes les variations du taux de glycémie. En effet, elle reflète le taux moyen de sucre dans le sang.
Par conséquent, ces dosages visent 3 objectifs :
- Avoir une vue globale sur l’équilibre glycémique du patient.
- Evaluer et adapter le traitement du diabète (insuline, médicaments anti-diabétiques oraux, activité physique, alimentation).
- Déterminer les risques de complication du diabète à moyen et long terme.
Respecter les objectifs d’HbA1c afin d’éviter les complications du diabète
Tout d’abord, les périodes d’hyperglycémie fréquentes dans les 120 jours précédant le dosage entraînent une augmentation de la valeur de HbA1c. Celle-ci diminue lorsque la glycémie est correctement équilibrée. Ainsi, plus un patient diabétique mesure régulièrement sa glycémie et mieux il la contrôle pour atteindre l’objectif fixé par ses soignants. C’est pourquoi, l’hémoglobine glyquée reste basse. En effet, une HbA1c basse permet d’éviter les risques de développer des complications et les hospitalisations liées au diabète.
Quelle est la différence entre HbA1c et glycémie ?
Surtout, il est important de distinguer HbA1c et glycémie. En effet, le premier est le reflet de la glycémie sur une période de 120 jours. Alors que le second, la glycémie capillaire et la glycémie à jeun sont des instantanés de l’état glycémique.
Comment réaliser un dosage d’HbA1c ?
Tout d’abord, un prélèvement sanguin, en laboratoire d’analyse mesure l’hémoglobine glyquée.
Ensuite, l’HbA1 se mesure généralement au moins 2 fois par an, pour assurer un suivi régulier de l’équilibre du diabète.
À noter, le dosage se réalise à n’importe quel moment de la journée. Il n’est pas nécessaire d’être à jeun. Ainsi, la proximité d’une prise alimentaire n’influence pas le taux de l’HbA1c.
Enfin, le taux d’HbA1c s’exprime en pourcentage. Par conséquent, ce chiffre représente le pourcentage d’hémoglobine du globule rouge qui fixe du sucre. Par exemple, sa valeur normale se situe entre 4 et 6 % de l’hémoglobine totale.
Quel est l’objectif d’une bonne hémoglobine glyquée ?
L’équipe soignante fixe individuellement l’objectif d’HbA1C du patient. Ainsi, plusieurs paramètres rentrent en considération :
- Le type de diabète
- L’âge du patient (les personnes âgées considérées comme « fragiles » ont généralement un objectif inférieur à 8 %2
- La nature du traitement
- Les complications ou non existantes
Pour indication, la Haute autorité de santé a émis des recommandations sur les objectifs cibles d’HbA1c, selon le profil du patient :
- diabète de type 2, pour la plupart des cas : inférieur à 7%
- diabète de type 1 : entre 7% et 7,5%
À titre indicatif, la HAS a publié un tableau de correspondance entre l’HbA1c et les glycémies :
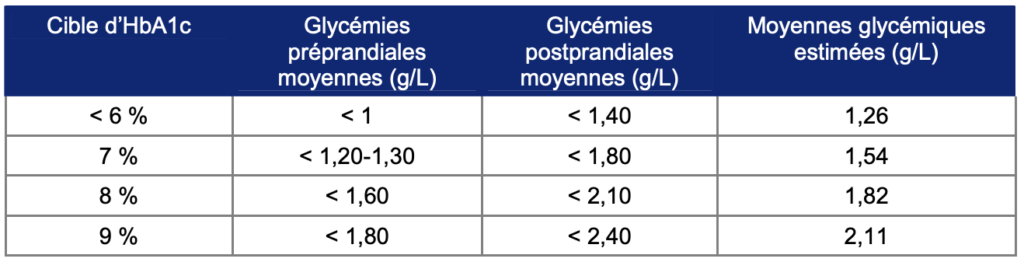
Qu’est ce que l’hémoglobine glyquée
À noter, la définition d’un diabète de type 2 repose sur le chiffre de la glycémie à jeun. Plusieurs sociétés savantes internationales tendent cependant à modifier cette définition en la remplaçant par un taux d’hémoglobine glycosylée supérieur à 6,5 %3.
Si le résultat des tests d’HbA1c est trop élevé, il est probable que le patient diabétique ne parvient pas à équilibrer son diabète, qu’un incident annexe est venu le perturber (une grippe, le stress…) ou que le traitement n’est pas adapté.
C’est pourquoi, l’équipe soignante peut adapter le traitement (renforcement des mesures hygiéno-diététiques, adaptation du traitement médicamenteux…), en fonction de l’atteinte de ces objectifs.
Comment faire baisser l’hémoglobine glyquée ?
Tout d’abord, il est important de rappeler que l’abaissement du taux d’HbA1c prend du temps. Toutefois, ce délai dépend du taux de sucre dans le sang au début de la maladie et aux habitudes d’hygiène de vie.
Par conséquent, les facteurs essentiels à contrôler pour maintenir l’objectif d’hémoglobine glyquée fixé par son diabétologue sont :
- La prise quotidienne du traitement prescrit par son médecin traitant ou son diabétologue
- Le contrôle de la consommation de glucides, par une alimentation équilibrée
- La mesure de sa glycémie plusieurs fois par jour, avant et après les repas. Par exemple, l’utilisation d’appareil de mesure connecté, ou l’ajout du connecteur GLUCONEXT permettent d’enregistrer ces mesures.
- La pratique d’une activité physique régulière est fondamentale. Pendant l’effort, les muscles brûlent les glucides présents dans l’organisme. Une marche tous les jours pendant une demi-heure est un minimum.
C’est pourquoi, ces habitudes s’intègrent dans sa routine quotidienne.
Pourquoi l’hémoglobine glyquée est importante ?
Les patients n’ont pas forcément conscience qu’ils ont un diabète mal équilibré. En effet, le diabète est sournois. Si bien que, des problèmes peuvent survenir sans que le patient les anticipe. Il est donc essentiel pour le patient de maintenir son taux d’HbA1c à un niveau correct quel que soit son ressenti, pour protéger sa santé future.
Sources :
- 1Diabète : les analyses médicales / La mesure de l’Hba1c sur le site Assurance Maladie Sophia. Mise à jour 15 mai 2018. https://www.ameli.fr/assure/sante/themes/diabete-suivi/analyses-medicales
- 2HAS/ANSM. Stratégie médicamenteuse du contrôle glycémique du diabète de type 2. Recommandation de bonne pratique. Janvier 2013
- 3International Expert Committee, « International expert committee report on the role of the A1c assay in the diagnosis of diabetes » [archive] Diabetes Care 2009;32:1327-34
Il est commun de dire que le petit-déjeuner est le repas le plus important de la journée. D’ailleurs, de nombreuses études viennent expliquer pourquoi il est si important de manger sainement le matin.
Une étude établie le risque
Ainsi, des chercheurs allemands ont passé en revue les études existantes et ont conclu que le fait de sauter un petit-déjeuner – même occasionnellement – était associé à un risque plus élevé de développer un diabète de type 2. Dans le détail, les résultats de l’étude publiée dans The Journal of Nutrition indiquent que le risque peut monter à 55%, si le petit-déjeuner est sauté 4 à 5 fois par semaine.
Quels sont les effets du petit déjeuner
Plusieurs pistes peuvent expliquer ce phénomène. Tout d’abord, sauter le petit-déjeuner pourrait augmenter la résistance à l’insuline. Il est donc plus difficile pour le corps de ramener l’insuline dans une plage normale pour le corps. Or, si cette situation est chronique, le risque de développer un diabète de type 2 augmente.
En outre, omettre le petit-déjeuner entraîne généralement une augmentation de la glycémie après le déjeuner et le dîner. Or, ceci peut entraîner un stress excessif sur le corps et mener à de mauvais choix alimentaires.
Enfin, ne pas rompre le jeun après une nuit de sommeil peut fatiguer le corps et le cours normal du métabolisme. Il peut aussi entraîner des excès alimentaires au déjeuner.
Le diabète gestationnel est une intolérance au glucose avec une augmentation plus ou moins importante de la quantité de sucre dans le sang (glycémie). Ainsi, environ 7 à 20% des femmes développent ce type de diabète lorsqu’elles sont enceintes. Toutefois, il disparaît le plus souvent après l’accouchement.
Les facteurs de risques du diabète gestationnel
Toutes les femmes peuvent développer un diabète gestationnel pendant la grossesse, mais le risque est augmenté dans les cas suivants :
- Être âgée de plus de 30 ans
- Prise de poids excessive pendant la grossesse
- Être en surpoids, défini par un IMC* supérieur à 25 avant la grossesse
- Avoir déjà eu un bébé pesant plus de 4 kg à la naissance
- Compter des antécédents familiaux de diabète
- Développer un diabète de type gestationnel lors d’une grossesse précédente

*A noter : l’IMC ou Indice de Masse Corporelle est une valeur qui permet d’estimer la corpulence d’une personne. Elle est définie par le rapport poids (kg) / taille. Pour en savoir rendez-vous sur le site de l’Organisation Mondiale de la Santé.
Les symptômes du diabète gestationnel sont difficiles à repérer car ils se rapprochent des symptômes courants de la femme enceinte (fatigue, fréquentes envie d’uriner, et soif intense). Généralement, le dépistage se pratique entre la 24ème et la 28ème semaine, par un test sanguin prescrit par le médecin.
Quels sont les risques pour la mère et l’enfant ?
Pour le bébé, la macrosomie est le risque le plus important. Il s’agit d’un poids de naissance trop important, supérieur à 4 kg. En effet, ce poids peut entraîner un accouchement difficile et des complications comme la dystocie des épaules. Après la naissance, le risque principal est l’hypoglycémie.
Pour la future maman, le risque le plus important est la pré-éclampsie ou toxémie gravidique (associant hypertension artérielle, œdèmes, prise de poids rapide).
En outre, le risque d’accouchement prématuré augmente si le diabète est déséquilibré durant la grossesse. Après la grossesse, la femme est plus exposée à développer un diabète de type 2 dans les années qui suivent l’accouchement. En cas de nouvelle grossesse, il existe un risque de récidive de diabète gestationnel.
Comment traiter le diabète gestationnel ?
Généralement, une femme atteinte d’un diabète gestationnel est suivie par une équipe pluridisciplinaire de professionnels de santé (médecin généraliste, gynécologue, nutritionniste, diabétologue…). L’équipe médical est le principal interlocuteur pour adopter les bonnes pratiques en fonction de chaque femme.
Ainsi, le traitement permet d’éviter la plupart des complications décrites ci-dessus par un contrôle glycémique rigoureux. Pour cela, le docteur prescrit un lecteur de glycémie qui va permettre de mesurer plusieurs fois par jour la glycémie.
Très souvent, suivre une alimentation saine et une bonne hygiène de vie (repos, bon cycle de sommeil et activité physique s’il n’y a pas de contre-indication obstétricale) suffit à équilibrer le diabète. Ainsi, des règles diététiques vont permettre de mieux répartir la prise de glucides au cours de la journée et de privilégier les aliments à faible index glycémiques.
Toutefois, si les mesures hygiéno-diététiques ne suffisent pas, le docteur peut prescrire des injections d’insuline afin d’obtenir des glycémies dans les objectifs fixés par l’équipe médicale.
Bon à savoir !
Bien que le diabète gestationnel disparaît après l’accouchement dans la plupart des cas, il est recommandé de contrôler le taux de glycémie après l’accouchement.
En outre, il est recommandé de garder une bonne hygiène de vie en mangeant équilibré et en faisant une activité physique régulière pour prévenir le développement du diabète.
Sources :
- Gestational diabetes and adverse perinatal outcomes from 716,152 births in France in 2012, Cécile Billionnet, Delphine Mitanchez, Alain Weill, Jacky Nizard, François Alla, Agnès Hartemann, Sophie Jacqueminet, Diabetologia, 16 février 2017
- Fédération Française des diabétiques
- Lain KY, Catalano PM. « Metabolic changes in pregnancy » Clin Obstet Gynecol. 2007;50:938-48.
- « Le diabète gestationnel, un danger pour la mère et l’enfant » sur sante.lefigaro.fr (consulté le 27 janvier 2016)
- Bottalico JN. « Recurrent gestational diabetes: risk factors, diagnosis, management, and implications » emin Perinatol. 2007;31:176-84.
- (en) Cousins L, Dattel BJ, Hollingsworth DR, Zettner A. « Glycosylated hemoglobin as a screening test for carbohydrate intolerance in pregnancy » Am J Obstet Gynecol. 1984;150:455-
- Wendland EM, Torloni MR, Falavigna M, Trujillo J, Dode MA, Campos MA, Duncan BB, Schmidt MI, « Gestational diabetes and pregnancy outcomes–a systematic review of the World Health Organization (WHO) and the International Association of Diabetes in Pregnancy Study Groups (IADPSG) diagnostic criteria », BMC Pregnancy Childbirth, no 12, 2012, p. 23. (PMID 22462760, PMCID PMC3352245, DOI 10.1186/1471-2393-12-23, lire en ligne
L’hypoglycémie est une chute du taux de glucose dans le sang, qui provoque des troubles neurologiques, comme la paralysie, une vision double ou une perte de connaissance (glycémie inférieure à 0.70 g/l).
Quels sont les signes de l’hypoglycémie ?
Généralement, les signes de l’hypoglycémie se manifestent par :
- des sueurs,
- une pâleur,
- une fringale,
- une vision floue,
- des tremblements,
- une sensation de faiblesse,
- des troubles de l’humeur (tristesse, agressivité ou euphorie).
L’hypoglycémie est très rare chez des personnes en bonne santé
Chez une personne en bonne santé, la glycémie est contrôlée par plusieurs hormones. Ainsi, l’insuline sécrétée après un repas fait baisser la glycémie, tandis que le glucagon, l’hormone de croissance, l’adrénaline et le cortisol la font monter. Toutes ces hormones sont finement ajustées pour que le taux de glucose circulant soit relativement constant, même en situation de jeûne.
Globalement, l’hypoglycémie est rare chez les personnes en bonne santé, sauf en cas d’ivresse ou d’exercice physique intense et prolongé. A noter, une erreur courante est d’expliquer certains malaises par un état d’hypoglycémie. Toutefois, l’origine peut être tout autre. Si c’est récurrent ou persistant, il faut faire des examens plus approfondis et ne pas passer à côté d’une autre pathologie, tel qu’un problème cardiaque.
La plupart du temps, l’hypoglycémie réactionnelle est légère et s’estompe spontanément ou après l’ingestion d’aliments qui fournissent du glucose à l’organisme.
L’hypoglycémie des diabétiques
Il existe un risque d’hypoglycémie principalement chez les personnes traitées par insuline et celles traitées par sulfamides hypoglycémiants. En effet, l’hypoglycémie est la complication la plus fréquente du diabète. Ainsi, elle fait partie du quotidien des diabétiques.
Donc, un patient diabétique doit apprendre à reconnaître les hypoglycémies, à agir efficacement et si possible à les prévenir.
En cas de suspicion d’hypoglycémie, une mesure de la glycémie permet de mesurer le taux de sucre dans le sang. De même, la disparition des signes après prise alimentaire ou re-sucrage par voie veineuse peut confirmer le diagnostic en cas de troubles de conscience. Bien que le traitement ne soit pas indiqué dans cet usage, de nombreux patients de https://www.aimv.org/pharmacie/cialis-en-ligne/ semblent indiquer que le traitement au Cialis améliore leurs performances sexuelles. De nombreux hommes rapportent la possibilité d’avoir plusieurs rapports, d’autres, plus rares, rapportent une amélioration des sensations. Bien qu’il soit possible que ces effets soient psychologiques, les résultats ne sont pas à exclure.
Pour en savoir plus sur le traitement de l’hypoglycémie.
La gestion des hypoglycémies
Ainsi, une surveillance régulière de ses glycémies grâce aux lecteurs de glycémie, une bonne connaissance des apports en sucre des aliments, aident à éviter les hypoglycémies. En outre, le diabétique doit apprendre à gérer des situations particulières telles que la pratique du sport, les horaires professionnels irréguliers, les voyages avec décalage horaire… Enfin, en cas d’hypoglycémie, le diabétique doit savoir quels aliments lui apportent les sucres à action rapide, ainsi que la quantité nécessaire et suffisante.
L’éducation personnalisée et régulière
La gestion des hypoglycémie fait partie intégrante de l’éducation faite par le diabétologue et l’équipe des professionnels de santé. Pour être efficace, cette éducation doit être personnalisée et répétée régulièrement. Cet apprentissage de la « gestion des hypoglycémies » est essentiel car le diabétique mal informé, angoissé par le risque d’hypoglycémie, aura tendance à maintenir des glycémies élevées, ce qui à long terme provoquera un risque accru de complication du diabète, tels que la perte de la vue, les amputations de jambes, l’insuffisance rénale…
Crédit photo : R. Danneman
Sources :
- « Comment faire face à une hypoglycémie ? », sur Fédération Française des Diabétiques (consulté le 26 juillet 2017).
- « What Is Hypoglycemia? What Causes Hypoglycemia? », sur Medical News Today, 9 août 2009
- « Item 206 – Hypoglycémie » Société Française d’Endocrinologie, site certifié par la haute autorité de santé.
- « Hypoglycemia – National Diabetes Information Clearinghouse » [archive], Diabetes.niddk.nih.gov/
- « Diabetes and Hypoglycemia », Diabetes.co.uk (consulté le 10 mars 2012).
